Als ich anfing, mich dafür zu interessieren, was Burnout eigentlich genau ist, entdeckte ich die ersten Texte und das 7-Phasen-Modell von Prof. Dr. Matthias Burisch. Eine differenziertere Darstellung konnte ich nicht finden. In fachlicher Hinsicht war ich also sofort begeistert. Nachdem ich mich intensiver damit beschäftigte, kam ich zu dem Schluss, dass ich es hier mit einem Menschen zu tun habe, der sich nicht (wie viele es tun) aus monetären Gründen damit auseinandersetzt. Nein, ich spürte, dass er irgendeinen persönlichen Bezug dazu haben muss. Sein Buch „Das Burnout-Syndrom“ (Rezension) ist jedenfalls das beste Fachbuch, das mir in diesem Zusammenhang bekannt ist. Leider aber ist es eben doch in erster Linie ein Fachbuch und somit Nicht-Psychologen nur bedingt zu empfehlen. Selbst habe ich einige Wochen benötigt, um es konzentriert durchzuarbeiten… Heute arbeitet Prof. Dr. Matthias Burisch als Berater, Trainer und Coach für Psychologen und Führungskräfte (Burnout-Institut Norddeutschland, Bind).
Nun habe ich erfahren, dass er ein neues Werk speziell für Betroffene geschrieben hat, das voraussichtlich im September erscheinen wird. Daraufhin hatte ich die Idee, ein paar Fragen an ihn zu richten. Seine Antworten können Sie nun hier lesen.
Mögen Sie erklären, wie Sie auf die Idee gekommen sind, sich mit dem Thema „Burnout“ zu befassen? Haben Sie ggf. eigene Erfahrungen damit? Was hat Ihnen persönlich am meisten dabei geholfen, sich wieder aufzurichten?
M. B.: “Ich habe Burnout in drei klassischen Rollen des Universitätsbetriebs kennen gelernt: Als Forscher, als Hochschullehrer, als Administrator. Beobachten konnte ich darüber hinaus Studenten, die innerhalb Wochen abbauten. Musterschüler auf ihren Gymnasien, die aber mit der neuen Freiheit, sich Ziele zu setzen, nicht zurecht kamen. Oder Studentenvertreter, wohl eher der Typ Schulsprecher, die schnell resignierten, wenn sie nicht mehr verleugnen konnten, dass ihr Klientel ausschließlich an Klausuren-Kopien interessiert war, nicht an Hochschulpolitik oder gar strukturellen Veränderungen. Beides war glücklicherweise nicht mein Schicksal.
Ich selbst hatte mir, in der Rolle des Nachwuchs-Forschers, für meine Dissertation ein Himalaya-Projekt gewählt. Das Ding ging natürlich schief. Der Fall, den ich in meinem neuen Buch (S. 69) skizziert habe — das war natürlich ich. Ich habe bis Mitternacht in meinem Büro gesessen und aus dem Fenster gestarrt, war völlig blockiert. Burnout #1.
Burnout #2 begann, als ich, nach ungefähr 10 Jahren, meine Lehrveranstaltungen runderneuert hatte. Das hatte viel Arbeit gekostet, und so hegte ich denn die Erwartung, ohne dass mir das bewusst gewesen wäre, meine Studenten würden nun ebenfalls ihren Arbeitseinsatz erhöhen, mit größtmöglicher Begeisterung selbstverständlich. Wie es weiterging, können Sie sich ausmalen. Für ein paar Jahre bin ich meinem Job nur sehr säuerlich nachgegangen, habe überlegt, ihn ganz aufzugeben.
Um die Jahrtausendwende, da war mein erstes Buch längst fertig, bin ich dann ein drittes Mal in eine Falle getappt, sehenden Auges, aber eben doch. An meinem Fachbereich, den ich nun mal als meine berufliche Heimat betrachtet habe, ließ sich eine Führungskrise nur dadurch beenden, dass die Dekanats-Funktion auf vier Personen aufgeteilt wurde. Das Puzzle ging nur dann auf, wenn ich den Studiendekan machte, für drei Jahre. Das war ein Himmelfahrtskommando, speziell zu den damaligen turbulenten Zeiten; meiner Nachfolgerin erging es nicht viel besser als mir. Vor allem aber fehlten mir zu der Aufgabe alle Voraussetzungen, insbesondere die Lust. Es war ein reines Pflichtprogramm, an dem nichts, aber auch gar nichts Spaß machte. Verbittert hat mich in diesen Jahren am stärksten die Gleichgültigkeit und Ignoranz der meisten Kollegen, die weiter vor sich hin wurschtelten und quengelten, während wir im Dekanat alle Hände voll damit zu tun hatten, den Fachbereich umzubauen und permanent Feuerchen zu löschen. Das Tagesgeschäft war natürlich parallel auch noch zu erledigen.”
Gibt es etwas, das Sie aus Ihren eigenen Erfahrungen gelernt haben bzw. worauf Sie nun bei sich achten?
M. B.: “Tja, was habe ich daraus gelernt? Ich überlege es mir viel sorgfältiger, bevor ich mich in Situationen begebe, die sich zu Fallen entwickeln könnten. Natürlich ist das viel leichter, seitdem ich im Ruhestand bin. Wie Sie an Geschichte #3 ablesen konnten, hat es mich nicht geschützt, dass ich über Burnout nun wirklich gründlich nachgedacht hatte. Bei der rückblickenden Verarbeitung, beim Wiederaufrichten, wie Sie das genannt haben, war es aber sicher hilfreich, die Geschehnisse einordnen zu können.
Nach wie vor wird in den Medien sehr viel über das Thema berichtet. Manchmal scheint es so, als wären die Veränderungen der modernen Arbeitswelt (Informatisierung, Subjektivierung, Akzeleration etc.) dafür verantwortlich, dass der Burnout zu einer Art Volksseuche oder auch (wie Kritiker sagen) Modeerscheinung geworden ist. Irgendwo dazwischen liegt wahrscheinlich die Wahrheit…?
Na ja, Burnout ist ja im letzten Jahr schon ein paar Mal totgesagt worden, der Medien-Hype hat halt Gegenreaktionen ausgelöst. Man konnte das Wort nicht mehr hören. Die Praktiker in den Organisationen, soweit sie ehrlich sind, haben aber immer gewusst, dass das Phänomen, um das es geht, damit nicht ausgestorben ist. Andererseits: Die aussagekräftigsten Zahlen, die ich kenne, lassen mich vermuten, dass etwa 10% der erwachsenen deutschen Bevölkerung sich als ausgebrannt empfinden. Das heißt aber ja auch, dass 90% das Gefühl haben, ihr Leben einigermaßen im Griff zu haben.”
Was ist ein bzw. was verstehen Sie unter einem „Organizational Burnout“?
M. B.: “Der Erfinder hat sich den Begriff patentieren lassen, ich habe sein Buch aber nicht gelesen. Immerhin: Schon eine ganz frühe Fallstudie aus dem Jahre 1953, die überhaupt noch nicht von Burnout spricht, schildert einige Wochen aus dem Leben einer Krankenschwester und analysiert sehr hellsichtig, wie sich auf einer amerikanischen Psychiatriestation aus scheinbar trivialen Startereignissen vielerlei Teufelskreise, innerhalb des Personals und zwischen Personal und Patientenschaft, aufschaukeln. Ein noch einfacheres Beispiel ist die „Ansteckung“, die passieren kann, wenn ein ausbrennender Mitarbeiter ganz oder teilweise ausfällt. Normalerweise müssen dann ja die Kollegen seine Arbeit mit erledigen, was in der Regel die Arbeitsfreude nicht gerade fördert.”
Wie können Unternehmen diesem Phänomen Ihrer Meinung nach am wirkungsvollsten entgegenwirken?
M. B.: “Es muss zu den Spielregeln gehören, dass man über Missstände und ungelöste Probleme offen reden darf, und zwar über Hierarchieebenen hinweg. Wo dafür das Vertrauen fehlt, entsteht leicht eine Problemblindheit, die sich zu einer Lösungsblindheit weiter entwickeln kann. Das führt dann zu einem kollektiven Gefühl der Macht- und Hilflosigkeit. Dann ist Burnout nicht mehr weit. Dagegen hilft am besten regelmäßige offene Kommunikation.”
Welche Rolle spielen die Führungskräfte dabei? Wie können sie sich selbst und ihre Mitarbeiter am ehesten vor einem Burnout bewahren?
M. B.: “Die Führungskräfte setzen nun einmal die Normen, wie kommuniziert wird. Jede und jeder Vorgesetzte sollte sich klar machen, dass Vertrauen erarbeitet werden muss. Misstrauen kann man sehr schnell schaffen, bei Vertrauen ist das anders.”
In der einschlägigen Literatur findet man immer wieder das sogenannte „Burnout-Rad“, das den Prozess der Erkrankung (nach dem Modell von Freudenberger) in verschiedene Phasen aufteilt und dazu verwendet wird, Führungskräften Ratschläge an die Hand zu geben, wie diese mit betroffenen Mitarbeitern umgehen sollten. Was halten Sie von dem Modell bzw. von einer solchen Anwendung?
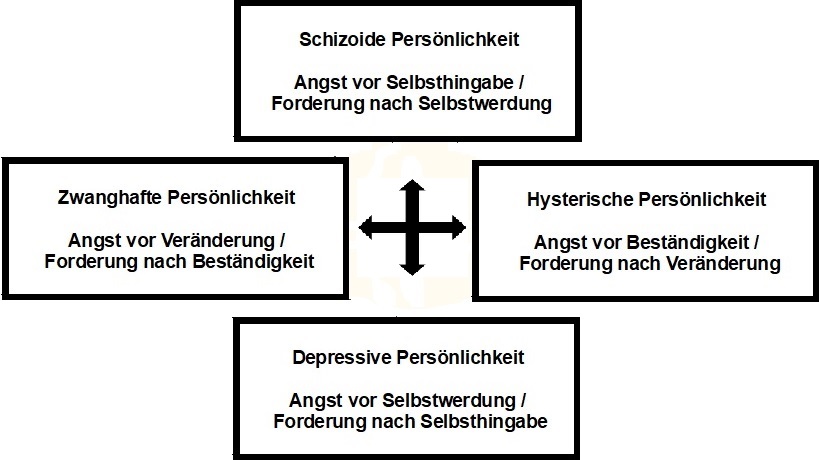
M. B.: “Ich kenne das Rad, habe aber meine Zweifel, ob die graphische Anordnung von Freudenberger selbst stammt. Die lädt nämlich zu dem Missverständnis ein, dass auf die Phase 12 wieder die Phase 1 folgt, und das ist nun wirklich Unsinn. Zweitens glaube ich auf keinen Fall, dass die Phasen so trennscharf abgrenzbar sind, dass man daraus Handlungsempfehlungen ableiten könnte. Ich habe ja einmal ein eigenes 7-Phasen-Modell beschrieben, aber immer betont, dass die Übergänge fließend sind, Phasen auch übersprungen werden können und nicht zwingend in fester Reihenfolge durchlaufen werden. Drittens, und da sind wir wieder beim Thema Vertrauen, rate ich Führungskräften im Umgang mit eventuell betroffenen Mitarbeitern zu Fingerspitzengefühl. Wer redet schon freiwillig über persönliche Probleme mit seinem Chef? In dem Augenblick, wo die Arbeitsfähigkeit einer Einheit gefährdet ist oder Ansteckung droht, muss natürlich eingegriffen werden. Auf unserer Website (unter BURNOUT-SERVICE) ist ein Leitfaden für Führungskräfte zu finden, in dem Hilfestellungen gegeben werden, wie man so ein Fürsorge-Gespräch anbahnt und durchführt. “
Lassen Sie uns nun einmal über die Betroffenen selbst sprechen… Woran bemerke ich, ob ich mich in einer einfachen Überforderungssituation befinde oder bereits gefährdet bin, ein Burnout-Syndrom zu entwickeln?
M. B.: “Momentane Überforderungen lösen Stress aus, aber der wird im Normalfall ganz gut bewältigt. Erst wenn Stress chronisch wird und das Gefühl von Hilflosigkeit oder gar Hoffnungslosigkeit sich breit macht — ich nenne das Stress II. Ordnung —, beginnen Burnout-Prozesse. Eine Faustregel sieht den Startpunkt da, wo der Feierabend, das Wochenende oder gar der Urlaub nicht mehr zur Erholung ausreicht. Zugegeben, eine weiche Regel.”
Können Sie einen Selbsttest empfehlen, der frei im Internet zugänglich ist?
M. B.: “Unser Hamburger Burnout-Inventar (HBI) steht kostenpflichtig auf unserer Website www.burnout-institut.eu; eine Kurzform davon gibt es gratis auf www.cconsult.info/selbsttest/burnout-test.html, allerdings ist dort die Auswertung sehr spartanisch. Das HBI ist m. W. der einzige deutsche Fragebogen, der nach den Regeln der Testtheorie evaluiert ist und auch noch Normen besitzt.”
Was ist der Unterschied zu einer herkömmlichen Depression?
M. B.: “Auch die Depression ist ja keineswegs etwas Einheitliches, zudem bis heute ziemlich Rätselhaftes. Man weiß heute viel mehr, was man alles nicht weiß. Dass es mithilfe der Diagnoseschlüssel nicht allzu schwer ist, verschiedene Schweregrade zu unterscheiden, täuscht darüber hinweg. Die Symptome und die erforderlichen Mindestanzahlen und –dauern sind nämlich ziemlich willkürlich. Übrigens überlappen sich die Symptomlisten beträchtlich. Symptomatisch lässt sich ein fortgeschrittener Fall von Burnout von einer schweren Depression nicht mehr unterscheiden. Der Unterschied liegt in der Entstehungsgeschichte. Burnout ist nichts Rätselhaftes; Ausbrenner haben Probleme, mit denen sie erfolglos kämpfen oder gekämpft haben, die aber prinzipiell lösbar sind. Depressive leiden an Unabänderlichem, oft Unerklärlichem.”
Warum spielt diese Unterscheidung eine so entscheidende Rolle für den Erfolg einer Therapie?
M. B.: “Psychotherapie halte ich bei Burnout für gar nicht einmal so oft angezeigt. Speziell da, wo die Auslöser „außen“ liegen, also z. B. in einer subjektiv hoffnungslosen Arbeits- oder Beziehungssituation sind eher Sozialarbeiter, Betriebsräte, vielleicht auch Rechtsanwälte gefragt als psychologische oder gar medizinische Therapeuten. Wenn die Falle äußerlich liegt, soll sie auch außen aufgelöst werden. Anders sieht es aus, wenn der Stress hausgemacht ist, die Falle also „innen“ liegt. Sehr oft haben Betroffene viel zu hohe Ansprüche an sich und andere. Was ich oben über meine Geschichte erzählt habe, liefert ja Anschauungsmaterial. Solchen Menschen kann man über ein Coaching meist gut helfen, sich aus ihren Fallen zu befreien. Beide Ansätze würden bei Depressiven ins Leere laufen.”
Gibt es etwas, das Sie jenen Menschen mitteilen möchten, die sich selbst hohen psychischen Belastungen ausgesetzt fühlen und teilweise bereits Symptome klinischer Störungsbilder aufweisen (z. B. Schlafstörungen, Grübelschleifen, Ängste etc.)?
M. B.: “Ich kenne nur zwei universell brauchbare Tipps für solche Fälle: Nimm dir Zeit und denke nach! Und wenn das nicht hilft: Bleib mit deinem Problem nicht allein! Vielleicht wird sich dabei herausstellen, dass du dich mit etwas abfinden musst. Dann: Gelassen abfinden! Meist lässt sich aber doch etwas tun, innen oder außen. Dann: Mutig anpacken! Hauptsache: In die Aktion kommen! Grübeln bringt‘s nicht.”
In „Dr. Burischs Burnout-Kur – für alle Fälle“, das gerade beim Springer-Verlag erschienen ist, beschäftigen Sie sich sehr viel ausführlicher mit dieser Frage und erläutern, wie man sich (mit oder ohne professionelle Unterstützung) helfen (lassen) und künftig vielleicht davor bewahren kann. Dieses “Arbeitsbuch” ist m. E. eine großartige Hilfe für alle, die gefährdet oder bereits betroffen sind.
Rezensionen der beiden Bücher von Prof. Dr. Matthias Burisch:
Kontakt:
Prof. Dr. Matthias Burisch, Burnout-Institut Norddeutschland (Bind), Klevendeicher Chaussee 7, D-25436 Moorrege, Deutschland